総合教育研修センター
臨床研修Q&A
臨床研修でよく質問される事項について
以下に、臨床研修に関する質問事項で、頻度の高いものを列挙しましたので、参考にしてください。
2025年2月12日に開催されたマイナビオンラインセミナー「研修医が伝える病院の魅力(西日本)」の様子です。
2024年5月22日に開催されたマイナビオンラインセミナー「エリア特集:九州・中国四国」の様子です。
2023年5月17日に行われた「マイナビRESIDENT九州地区合同WEBセミナー2023」の臨床研修プログラム説明会における好生館サイトの動画を、以下にプロモーション・ビデオとして提供を開始しました。約26分のYouTube版ビデオで、2本立てとなっています。
前半は医師臨床研修プログラム責任者による研修内容の概要説明、後半は医学生からの質問に対して現役臨床研修医3名が答える・・という構成となっています。
なお、当日の参加者は、星野 滉大先生(基幹型1年次)、中尾 睦先生(基幹型2年次)、池田 奈瑚先生(基幹型2年次)です。研修医の皆さん、ご協力、ありがとうございました!
より詳しい情報を知りたい医学生もしくは臨床研修医の皆さんは、総合教育研修センターまで直接、お問い合わせください。
ご連絡先
〒840-8571 佐賀市嘉瀬町大字中原400番地
佐賀県医療センター好生館
総合教育研修センター
TEL : 0952-28-1206 (直通)
FAX : 0952-28-1281
e-mail : kyoikucenter@koseikan.jp
担当 : 専任事務 菊池(副主査)
専任医師: 甘利 香織(総合教育研修センター長)
藤田 尚宏
Q1.自分が希望する診療科をローテートすることは可能ですか?
Q2.ローテートする診療科を変更することは可能ですか?
Q3.1年次の内科研修について、具体的に教えてください。
Q4.病院のホームページ情報には掲載されていないようですが、「たすきがけ研修」というプログラムがあると聞きました。具体的には、どのような研修内容なのですか?
Q6.地域医療研修について、具体的に教えてください。1ヶ月以上の研修も可能ですか?
Q7.必修科目について、具体的に教えてください。
Q8.好生館プログラムの選択科目の特徴について教えてください。これまでの先輩方が選択した人気診療科には、どのようなものがありますか?
Q9.学会への参加はできますか? また、出張費の支給はありますか?
Q10.当直について具体的に教えてください。当直料はどれくらいですか? Q11.好生館基幹型研修プログラムを修了した臨床研修医の皆さんの「進路」について教えてください。また、卒業生への連絡や情報提供などは病院として行われているのですか?
Q1.自分が希望する診療科をローテートすることは可能ですか?
A1.好生館では、臨床研修医一人ひとりの要望を取り入れつつ、研修診療科のローテーション表を作成しています。できるだけ希望に沿うようにしますが、研修を希望する診療科やローテートする時期あるいは研修医の年次によって、若干影響を受けます。また、臨床研修の質を担保するため、各診療科の1ヶ月あたりの受入枠は、1名~3名としています(1名当たりの担当患者数が少なくなり過ぎないための配慮です)。特定の月にある診療科に受入可能枠を超えて研修希望者が集中した場合は、研修時期の調整を行う必要があります。
各人の希望は最大限に尊重しますが、場合によっては総合教育研修センターの研修医担当責任者(甘利)が仲介に入り、研修時期をスライドしてもらうこともあります。また、研修1年次における必修科である内科の各診療科および救急科(救命救急センター)の研修時期に関しては、ある程度、総合教育研修センターの方で調整させてもらっています。
なお、2年次に研修する「地域医療」については、好生館が契約している5つの地域中核病院の中から1施設を選んで研修していただきます。原則として、1施設1名枠となっています。(ブドウの木クリニックのみ、時期によっては同一月に2名の受け入れが可能です)。3月と4月は事務手続きの面から地域医療研修が困難であるため、ローテートする時期(月)については、総合教育研修センターの判断で決定させていただいています。
Q2.ローテートする診療科を変更することは可能ですか?
A2.ローテートする診療科の変更に関しては、できるかぎり柔軟に対応しています。ただし、研修希望診療科の変更願いは、原則として、ローテート開始予定の3ヶ月前までに届け出て下さい。「研修先変更申請書」に変更理由を記入し、元の研修科の診療部長および新しい研修科の診療部長のサイン・押印をもらったうえで、総合教育研修センターまで提出して下さい(臨床研修管理委員会にて決定された事項です)。
毎年3月に臨床研修医ローテーション表を院内アナウンスした段階で、各診療部長は、研修医の受け入れを想定しレクチャーや当番の割当てなど様々な準備をしています。このため、直前で変更を申し出た場合は、各方面に多大な迷惑をかけることになります。同期の研修医や先輩研修医の研修内容に支障をきたす可能性もあります。楽しい研修を送るためにも、またチーム医療のためにも、診療科変更願いは早めに提出するようにしましょう。
急病や特殊な事情により、ローテートする診療科を変更せざるを得ない場合は、総合教育研修ンターの研修医担当責任者(甘利)に遠慮なく、ご相談ください。
Q3.1年次の内科研修について、具体的に教えてください。
A3.好生館の内科研修には、ひとつ大きな特徴があります。研修期間は6ヵ月ありますが、1ヵ月ずつ各診療科をローテートするシステムとなっています。
内科には10の診療科(呼吸器内科、循環器内科、消化器内科、肝胆膵内科、脳神経内科/脳血管内科、腎臓内科、血液内科、糖尿病代謝内科、総合内科、臨床腫瘍科)がありますが、そこから6つを選択して研修します。6ヵ月連続して内科各科を回ることもあれば、他の診療科(救急科など)での研修を挟んで回ることもあります。後者では、内科2ヵ月→他診療科→内科4ヵ月、内科3ヵ月→他診療科→内科3ヵ月、他診療科→内科3ヵ月→他診療科→内科3ヵ月などのローテーションパターンがあります。以下に、具体例を掲示します。
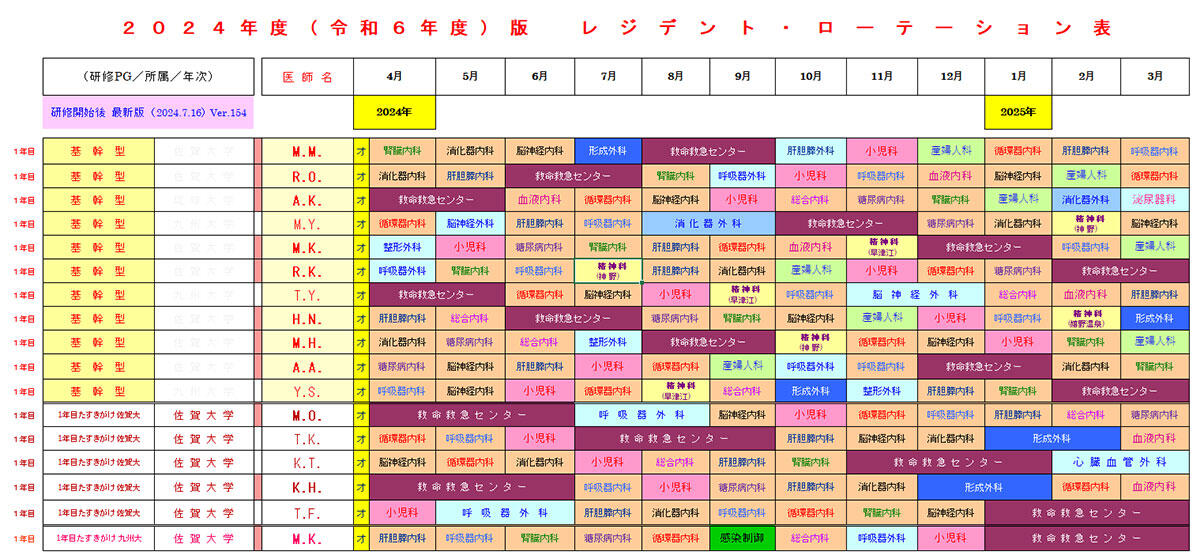
「内科の各診療科を1ヶ月ずつ回れば、研修が細切れとなるのではないか?」との意見もあります。しかし、好生館は過去40年間、マルチローテーション研修を提供してきた中で、『各診療科に適切なコンサルテーション・シートが書けるようになるために、最低限の内科各診療科の知識は身に着けてほしい』とのポリシーを持つに至りました。
幸い、自由選択期間は24ヵ月のうち8ヵ月ありますので、1年次に学び足りないと感じた内科系診療科については、ぜひ2年次に選択してみて下さい(先輩の研修医もそのようにしてきました)。
Q4.病院のホームページ情報には掲載されていないようですが、「たすきがけ研修」というプログラムがあると聞きました。具体的には、どのような研修内容なのですか?
A4.佐賀県医療センター好生館が、医師の臨床研修プログラムとして、厚生労働省およびJRMP(医師臨床研修マッチング協議会)に正式に届け出ているものは、「佐賀県医療センター好生館臨床研修プログラム」のみです。これは、臨床研修の2年間をほぼ好生館でローテートする、いわゆる「基幹型研修プログラム」と呼ばれるものです。
好生館ではその定員数は11名でしたが、令和3年度以降、定員は12名となりました。より多くの医学生の皆さんが、「佐賀県医療センター好生館臨床研修プログラム」に応募されることを期待しています!
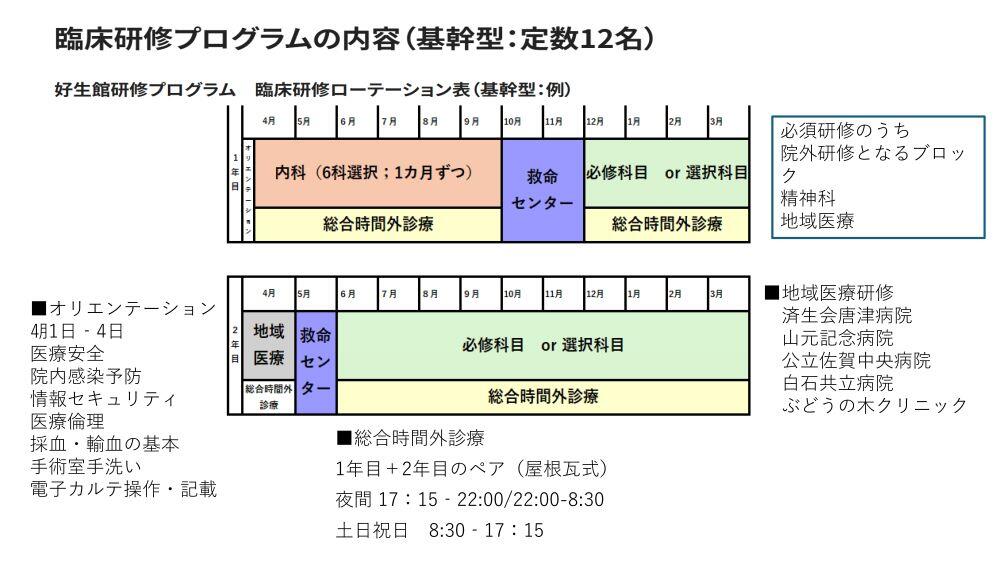
さて、ご質問の「たすきがけ研修」ですが、これは好生館が大学病院の教育関連施設(協力病院)であるため、それを利用して生まれた研修システムです。2年間の臨床研修期間のうち、1年間を好生館で研修するという研修コースで、"協力型" プログラムのひとつに該当します。具体的には、佐賀大学と九州大学とで「たすきがけ研修」が行われており、どの年次で研修するかにより、以下のような3つのコースに分けられます(九州大学:たすきがけ研修⇒2年次市中病院コースを除く)。
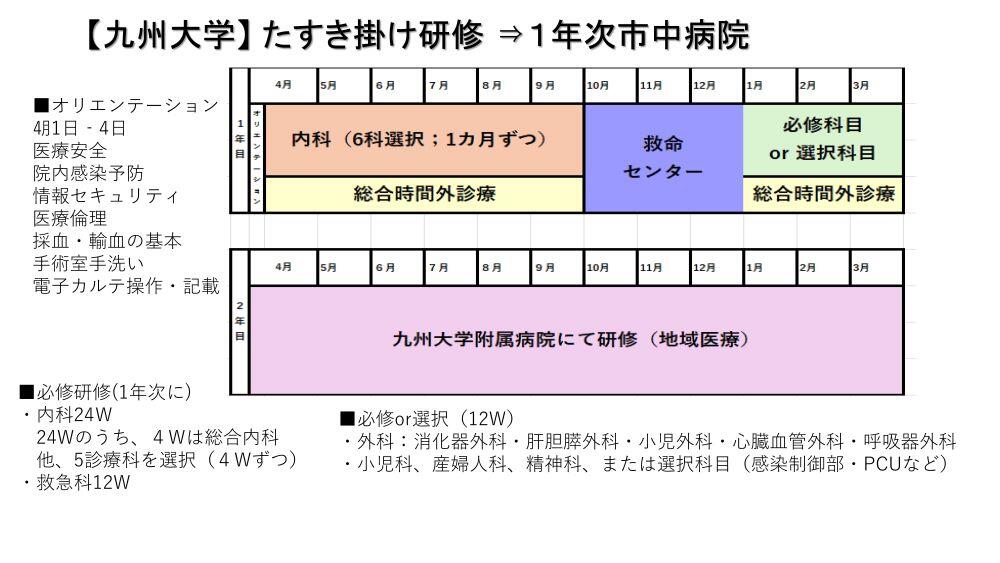
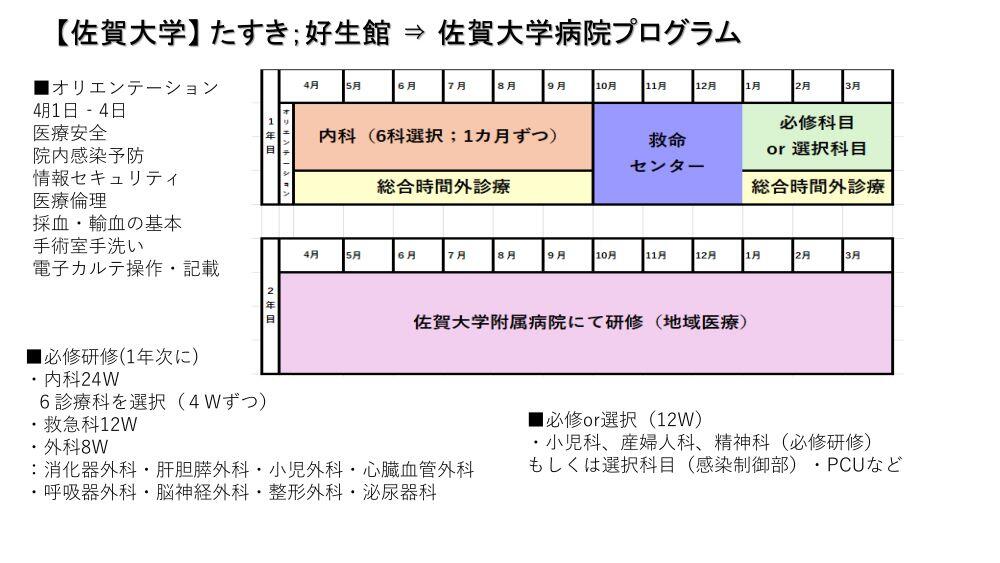
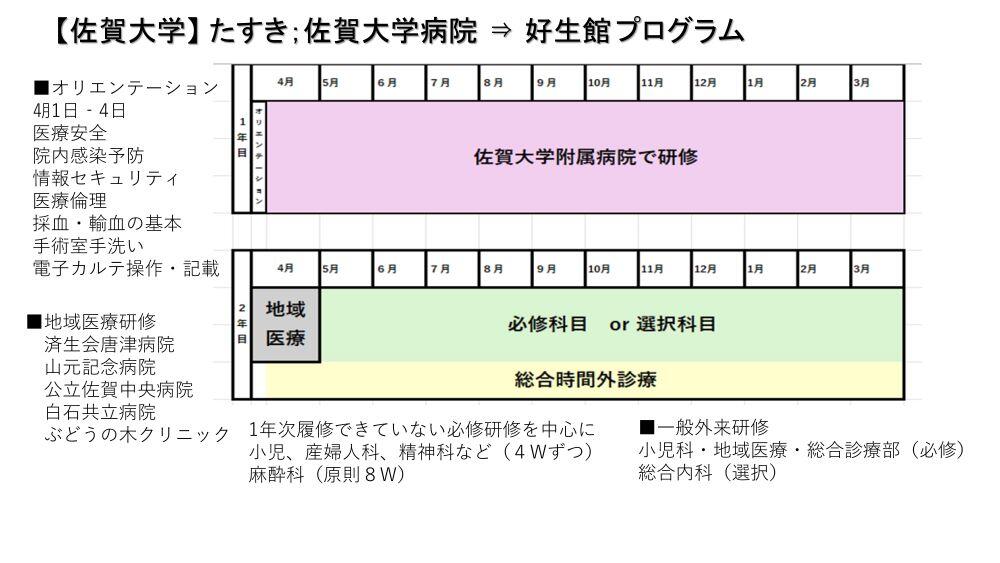
「たすきがけ研修」とはあくまで、佐賀大学もしくは九州大学の臨床研修プログラムに応募し、そのうえで1年次または2年次に好生館で研修するというコースを選択するものです。したがって、佐賀大学や九州大学のたすきがけ研修プログラムに応募すればよく、出身大学が佐賀大学もしくは九州大学である必要はありません。
上述のように、たすきがけ研修はあくまで上記の大学病院の研修プログラムのひとつですから、好生館のホームページにはその情報を掲載していません。またその定員数に関しては、毎年、各大学病院(卒後臨床研修センターや臨床教育研修センターが実務を担当)と市中病院とが密に連絡をとり合い情報交換をしながら決定しています。
Q5.好生館の臨床研修の「理念」「基本方針」「目標」について、具体的に教えてください。また、「研修規程」や研修医が単独で行って良い処置の基準などが書かれたマニュアルのようなものはありますか?
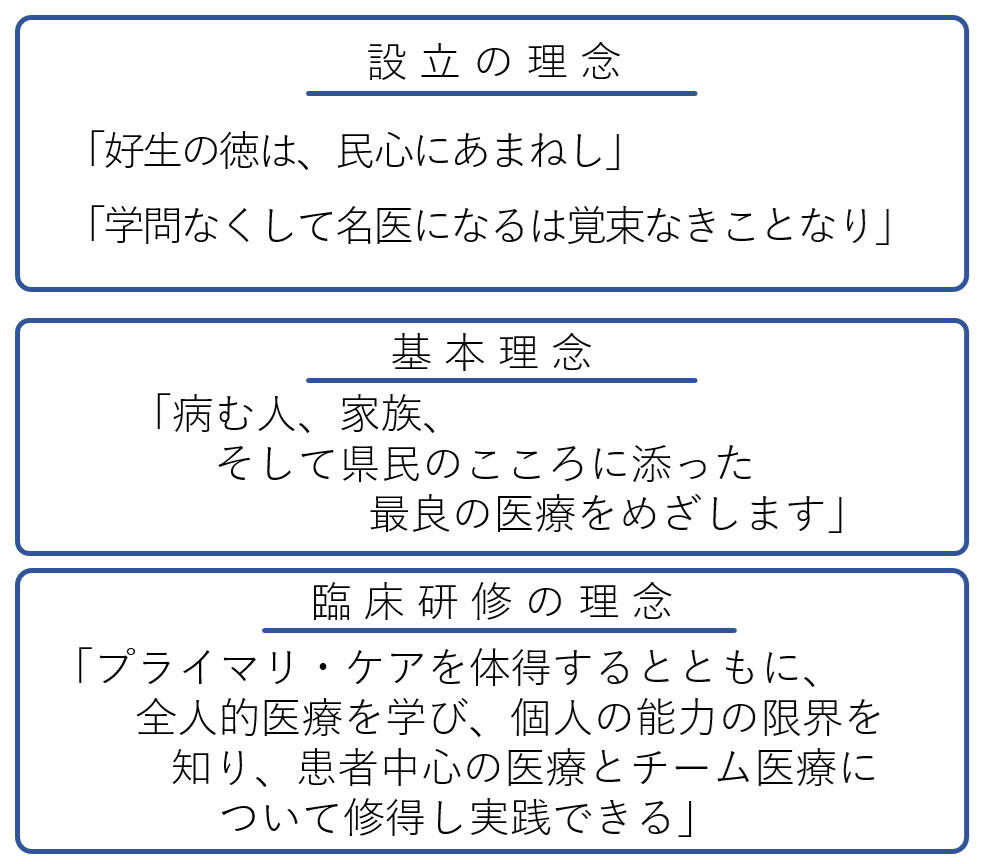
A5.まず、佐賀県医療センター好生館の理念についてお答えします。
好生館は歴史のある病院なので、歴史的背景を考慮した「設立の理念」、県民に向けたメッセージともいえる「基本理念」、そして研修医に対する「臨床研修の理念」の3つがあります。
具体的には、以下のような文言となります。
また、臨床研修全般の到達目標は、以下のようになっています(再掲 ⇒ 臨床研修プログラムのコーナーにも載せています)。
≪ 好生館の臨床研修の理念・基本方針と目標 ≫
【一般目標(GIO)】
- 基本的臨床能力(態度、知識、技能)を身につける
- プライマリ・ケアを体得し、頻度の高い救急疾患に対し適切な初期対応ができる。
- コミュニケーション能力を身につける。自身の能力の限界を知る。
- 全人的医療とチーム医療について理解し、多職種のチーム構成員と協調する。
- 患者中心の医療とインフォームド・コンセントの意義を理解し、実践できる。
- 医師として、基本的価値観(プロフェッショナリズム)を身につける。
【行動目標(SBO)】
- 医師として大切な4つの基本的価値観(社会的使命と公衆衛生への寄与、 利他的な態度、人間性の尊重、自らを高める姿勢)について理解できる。
- 各科の主要疾患について、病態を把握し適切な対応ができる。
- 患者中心の医療とインフォームド・コンセントの意義を十分に理解し実施できる。インフォームド・コンセントのプロセスでは、説明時の環境やプライバシーにも配慮するとともに、セカンド・オピニオンが保証されていることを理解する。
- 全人的医療とチーム医療について理解し、多職種のチーム構成員と協調できる。院内感染対策チーム、緩和ケアチーム、NSTチームだけではなく、精神科リエゾンチーム等とも協調したチーム医療について理解する。
- 医療安全管理について理解し、院内感染予防対策を実施できる。インシデント・リポートの記載・提出が習慣化できるように努める。
- 医療面接におけるコミュニケーションの意義を理解できる。
- 救急外来や病棟などで、患者や家族から適切に病歴を聴取し、正確にカルテ記載ができる。また、診察時の患者・家族へのプライバシー保護にも配慮できる。
- 全身にわたる系統的な身体診察が実施できる。
- 基本的手技と基本的治療ができる。頻度の高い救急疾患への初期対応ができる。
- 医療記録の重要性を認識し、適切に作成・管理できる。電子カルテは原則として毎日記載(平日)、退院サマリーは1週間以内に作成し、上級医・指導医の承認を受ける。カルテ記載にあたっては、EBMや最新のガイドライン等を参照する。
- 緩和ケアや終末期医療、アドバンスケアプランニングについて理解し説明できる。
- 予防医療や医療の倫理的・社会的側面(公費負担医療・社会復帰支援等を含む)について理解し、説明できる。虐待事例(小児、障害者、配偶者等)が疑われるケースでは、館内の対応手順に従い、行動できる。
- 保険診療研修会やCPC(臨床病理カンファレンス)等の必須研修会には積極的に参加する(必須の研修会については、eラーニング等を利用し必ず受講する)。
- 地域医療では、一般外来研修の他、慢性期病棟研修や地域包括ケア等も経験する。
そして最後のご質問に対する回答です。好生館では、新規採用職員向けオリエンテーションで、全ての臨床研修医に対してA4ファイル180ページの「研修医ノート」を配布していました。しかしながら、2020年度から新しい研修医評価方法であるEPOC2(PG-EPOC)システムが導入されたこと、研修規程を大幅に加筆・修正したこと、研修規程は各研修医に携帯させた方がよいとの意見が多かったこと等を背景に、2020年以降、毎年、『好生館 研修医必携マニュアル』という小冊子を作成し、各人に配布しています。この必携マニュアルには、当館での研修規程に加え、臨床研修医が単独で行ってよい処置・処方についての当館基準やPG-EPOCに対応した各種の研修医評価票なども入っています。
今後、好生館の臨床研修医は、この「研修医必携マニュアル」を入職時に配布された『好生館職員のためのポケットマニュアル』に綴じ込めて携行することになります。
Q6.地域医療研修について、具体的に教えてください。1ヶ月以上の研修も可能ですか?
A6.地域医療研修は、原則2年次に1ヶ月間、 以下の臨床研修協力施設で行われます。地域医療研修では、事務手続き上の問題もあり、3月と4月のローテーションは組まないようにしています。
好生館の臨床研修協力施設は、以下の5施設です。
○済生会唐津病院(唐津市)
○公立佐賀中央病院(多久市)
○白石共立病院(杵島郡白石町)
○山元記念病院(伊万里市)
○ぶどうの木クリニック(佐賀市)
地域医療研修の期間に関しては(精神科研修もそうですが)、1ヶ月を選択する人が大部分です。へき地医療や在宅医療に興味のある方は、希望すれば、最大で3ヶ月間の地域医療研修が可能です(厚生労働省の規定による)。
また、地域医療研修では、PG-EPOC(特に研修医評価票Ⅲが重要)への入力に加えて、各研修施設の経験目標や方略が示された「研修医評価票:地域医療 2024」に自己評価とフリーコメントを記載のうえ、指導医(病院長など)へ提出することになっています。さらに、「一般外来実施記録票」に一般外来を経験した年月日と期間(半日か1日か)を記入し、指導医に同時に提出します。
Q7.必修科目について、具体的に教えてください。
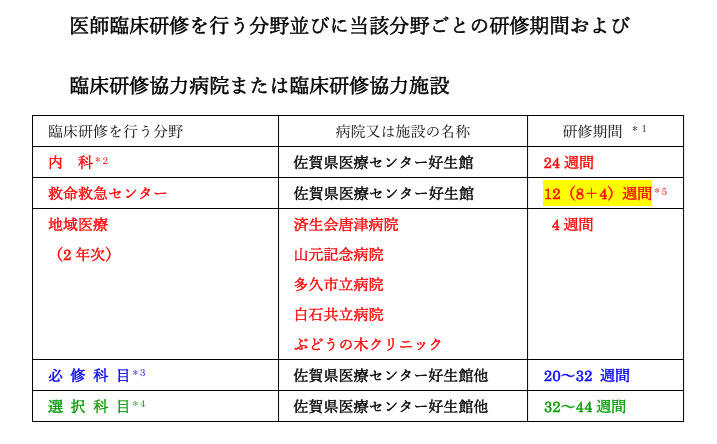
A7.「必修科目」の研修は、厚生労働省が決めたもので、文字通り、必ず研修しなければならない診療科となっています。具体的には、①内科(24週間)、②救急科(12週間)、③地域医療研修(2年次に最低4週間;一般外来の研修も兼ねる)に加えて、④外科系(4週間)、⑤精神科(4週間)、⑥小児科(4週間;一般外来の研修も兼ねる)、⑦産婦人科(4週間)となっています。
好生館の基幹型では、上記に加え、⑧麻酔科(最低4週間;8週間を強く推奨)の研修をしていただきます。麻酔科研修を病院として必修科目に追加した理由は、臨床研修医として、気道管理や気管挿管および昇圧剤の使用方法などの基本的手技は身につけておいてほしいと考えているからです。実際、麻酔科研修が有用だったという感想が多いようです。
なお、地域医療研修と精神科研修は、院外の施設での研修となります(地域医療については、Q6.を参照してください)。精神科研修では、早津江病院(佐賀市)、神野病院(佐賀市)、嬉野温泉病院(嬉野市)、肥前精神医療センター(神埼郡吉野ヶ里)の4施設から1ヶ所を選んで研修して下さい。ただし、肥前精神医療センターを希望する場合は、少なくとも8週間の研修期間となります。
必修科の研修は、地域医療研修を除けば、1年次の自由選択期間(12週間;3ヶ月)で行ってもOKです。例えば、1年次の選択期間で形成外科4週間、精神科4週間、小児科4週間を選んだ場合、2年次のどこかで地域医療研修4週間、産婦人科4週間、麻酔科8週間の研修をすれば、残りの(32週間;8ヶ月)は自由に診療科の選択が可能となります。
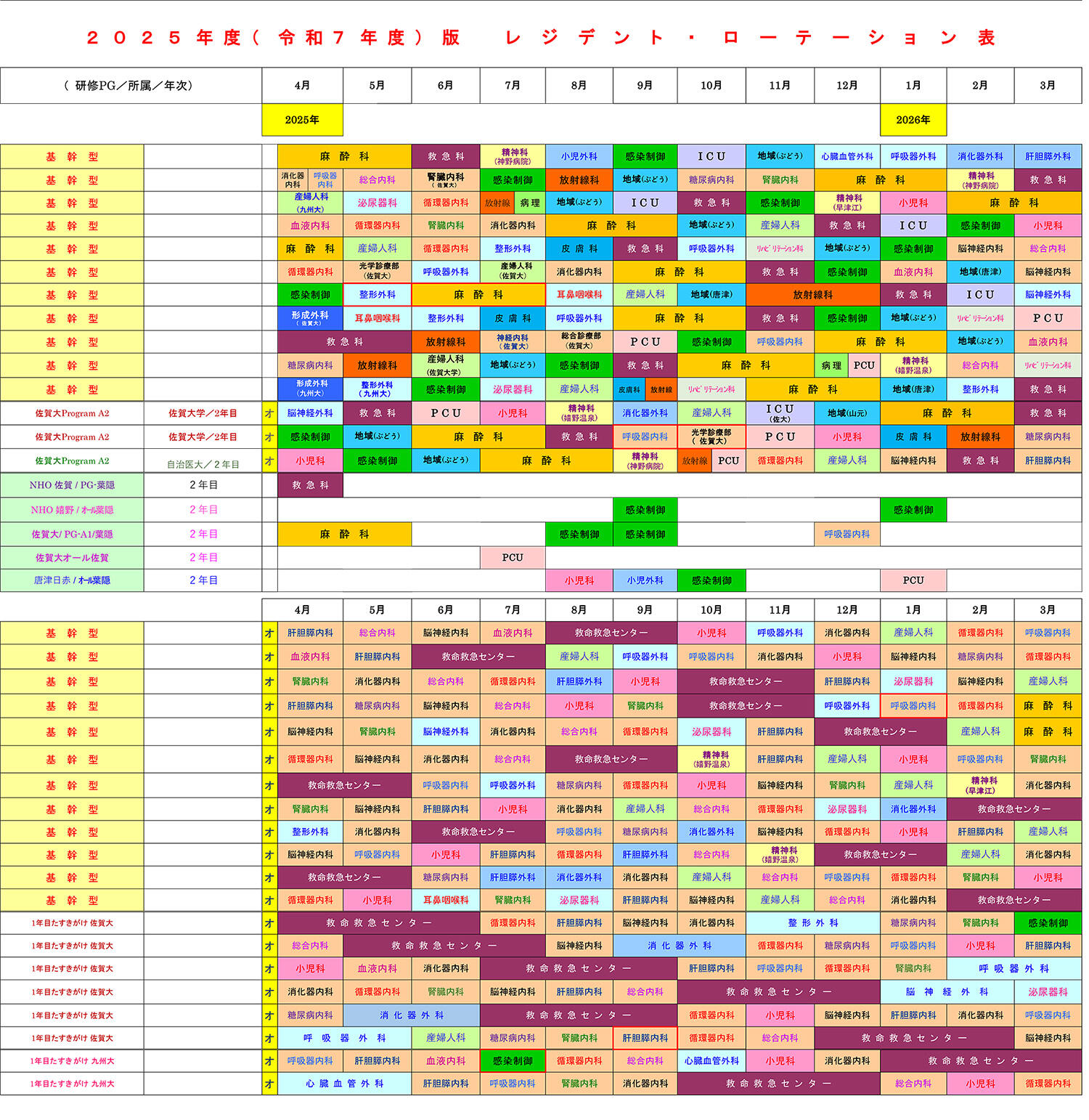
A8.佐賀県医療センター好生館臨床研修プログラム(基幹型プログラム;定員12名)における、選択科目(自由選択科)の特徴について、以下に説明します。 厚生労働省が定める必修科目については、Q7.で説明しました。好生館基幹型プログラムを選択した場合は、最大で32週間~36週間の「選択科目」を自由に選んで研修することが可能となっています。幸い好生館にはほぼ全ての診療科が揃っていますので(肝胆膵外科、小児外科、病理、リハビリテーション科、緩和ケア科など)、いろいろな診療科での研修が可能です。 基幹型の場合、1年次研修の終盤に(12月~1月頃)、各人にアンケートを行い、2年次のローテーション診療科を決定していきます。総合教育研修センターとしては、この基幹型2年次の研修希望を重要視しており、可能な限り、選択科目(選択診療科)とローテートする時期を各人の要望に沿うようにしてローテーション表を作成しています。 例えば、自分は「消化器外科医」になりたいという明確な目標を研修開始時からもっている人は、1年次の選択期間(3ヶ月)で消化器外科と肝胆膵外科をローテートし、2年次には消化器内科⇒産婦人科⇒麻酔科⇒ICU⇒再び消化器外科など、関連診療科での研修を選択することが多いようです。 どの診療科にするか決めていない人は、1年次にいろいろな診療科を回るうちに興味がわいてくる分野がいくつか出てくると思いますので、2年次の前半にそれらの診療科で再度研修し、最終的に自分が進みたい診療科を選ぶというスタイルもあるでしょう。この場合、2年間の臨床研修を良い意味で、「モラトリアム期間」と考えてみてはどうでしょうか? これまで好生館で研修した臨床研修医の先生方が2年次に選択した診療科で多かったものを列挙すると、「内科系」「外科系」「小児科」「感染制御部」「放射線科」「PCU(緩和ケア科)」「ICU(集中治療部)」などがあります。「形成外科」を選択する人も多いのですが、この場合、1年次の自由選択期間中の研修を希望する人が多いようです。臨床研修医には専用の医局があり、常時25名~30名の研修医が集まっていますので、いろいろな情報交換がなされているようです。いつの間にか連帯感が強まり、外科系を希望する人が多い年、整形外科や放射線科を回る人が多い年など、年度によっては偏りがある場合もあります。
A9. 学会や研究会への臨床研修医の参加および発表は、最新の医学的知識を深めるうえでも、"他流試合"を経験出来るという意味でも、非常に重要と考えています。特に、臨床研修医が演者となり学会や研修会などで発表することは大歓迎です。 好生館では、学会発表した演者に対しては、交通費・宿泊代・参加費を支給しています。また、学会参加だけでも交通費・宿泊代が支給されます(いちおう、出張旅費の上限はありますが)。 職員が使用するPCには外付けサーバーとリンクした「共有ファイル」があり、その中のひとつに臨床研修医専用のフォルダがあります。そのフォルダ内には学会参加に必要な一連の書式(旅行伺い・学会参加整理票・復命書など)がありますので、それを利用して下さい。
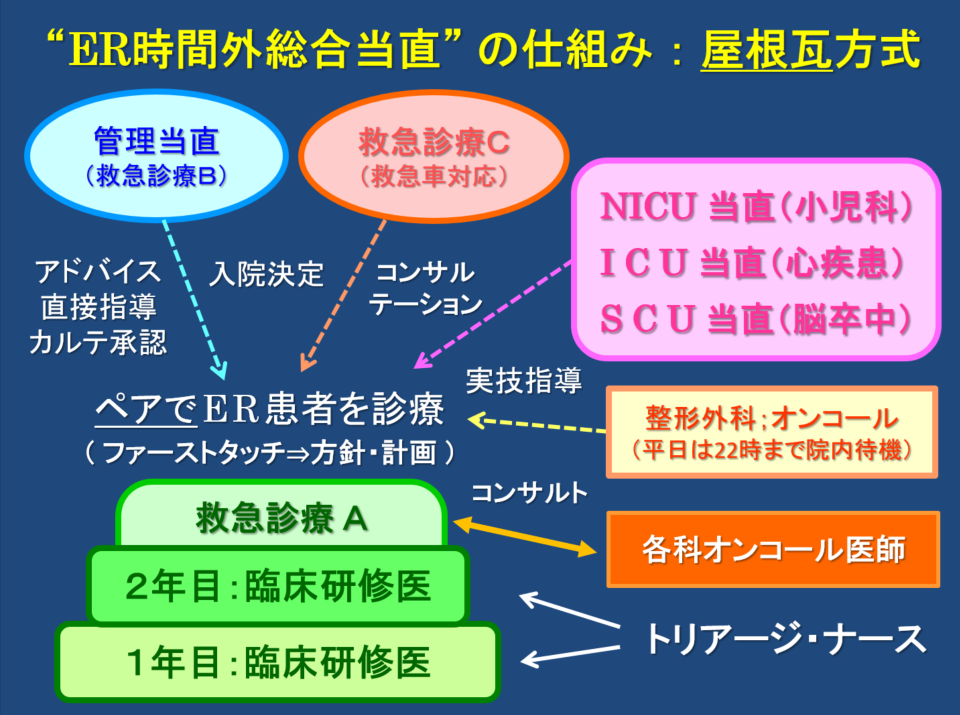
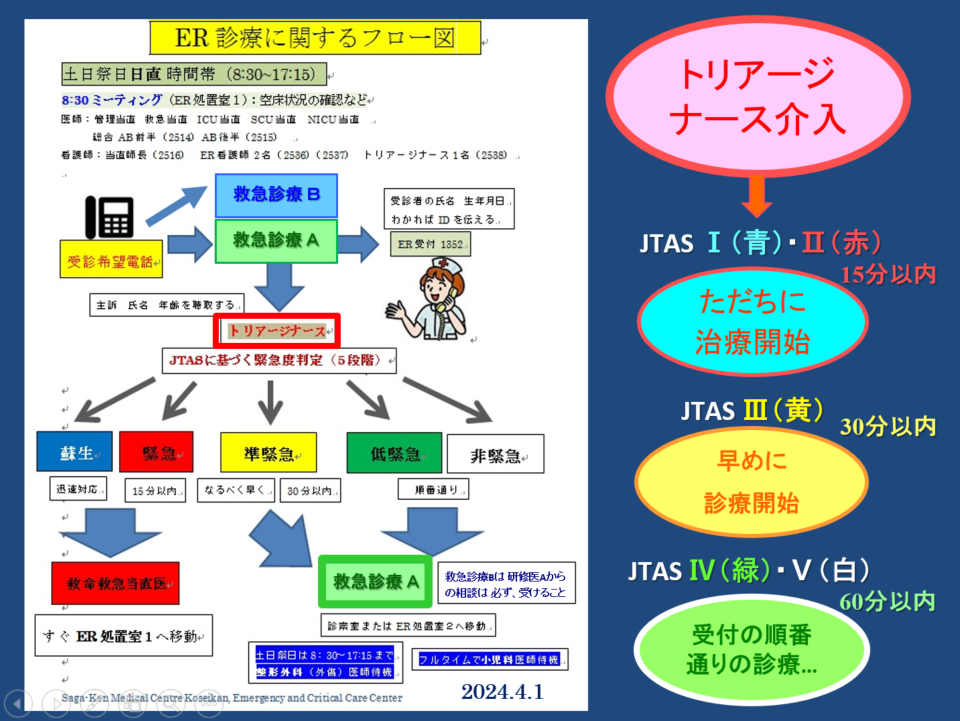
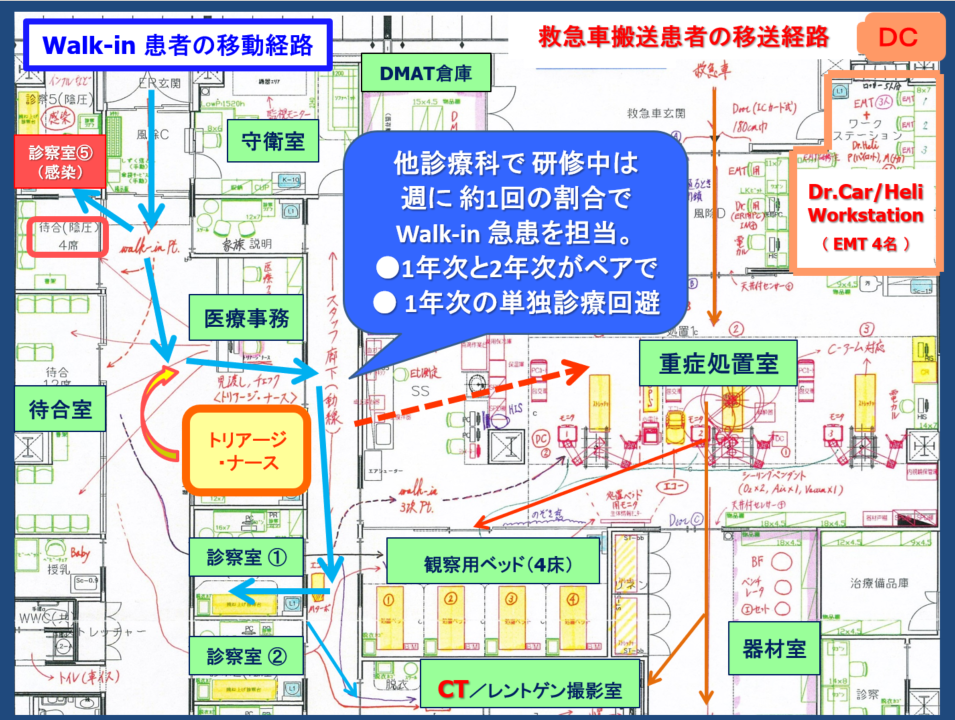
A10.好生館での臨床研修医の当直業務については、一番質問が多い項目なので、以下、やや詳しく説明します。 臨床研修医が担当する当直は、「総合時間外診療(ER)= 救急診療A」と呼ばれています(通称、「総合当直」)。総合当直の業務は、時間外にER(救急外来)を受診する Walk-in患者のファースト・タッチを行うことです。 臨床研修医1年次は必ず、先輩研修医(2年次)とペアを組んで救急患者さんを診療します。救命救急センター(救急科)での研修を除けば、どの診療科をローテートしていても、週に1回程度、総合当直を担当します。総合当直の頻度は、月平均5回くらいです⇒イメージとしては、週に1回の当直(前半 or 後半)および月に1回の日直(土日祭日)。 臨床研修医は自ら急患のファースト・タッチを行います。第一印象を評価し、問診を行い、バイタルサインを評価し、身体診察を行い、適切な検査オーダーを考え、アセスメントし、必要に応じて各専門診療科にコンサルテーションを行います。それを管理当直、救急当直C、ICU当直(心臓系急患)、SCU当直(脳卒中~頭部外傷系急患)、NICU当直(小児内科系急患)がサポートしたり、研修医の電子カルテ記事の承認などを行う仕組みとなっています(屋根瓦方式の研修医教育;下図をご参照下さい)。さらに好生館では、時間外にCTを撮像した場合、遠隔で放射線科専門医が画像の読影を行ってくれます(このシステムによりCT読影の見落とし事例が激減しました)。 前述のように、臨床研修医(特に1年次)は、単独診療を行いません。また、好生館では約15年ほど前から研修医の増加に伴い、当直業務の時間を準夜帯と深夜帯に分けました ⇒ 22:00を境として前半組(Ⅰ)と後半組(Ⅱ)に分かれています。後半(22:00~08:30)を担当した臨床研修医は翌日、半休となります。このように、臨床研修医が夜通し当直業務を行いヘトヘトになる・・ということは無くなりました。このシステムは全国的にも珍しく、臨床研修医の先生方の精神面・健康面での負担を軽減することに寄与しています。 一方、walk-in患者さんの中にも、数パーセントの確率で重症患者さんが潜んでいます(歩いてきた心筋梗塞、歩いてきたくも膜下出血の患者さんなど)。このため、好生館では、「トリアージ・ナース制度」を導入しています。ERを訪れた傷病者は先ず、専門のトレーニングを積んだ救命救急センターの看護師(トリアージ・ナース)が、的を得た問診を行いつつ「JTAS」と呼ばれる院内緊急度スケールを活用して急患を5段階に分類し、JTASⅢ~Ⅴ(準緊急・低緊急・非緊急)の患者さんを総合当直医の診察に回します。また、ERでの「冷汗症例/地雷症例」は、月に2回実施される研修医勉強会でフィードバックし、情報共有されるシステムにもなっています。 好生館のERでは、walk-in患者さんの動線と救急車で緊急搬送される患者さんとの動線は別々になっています。ERエリア内には観察用ベッドやレントゲン撮影室・CT室があり、ある程度シームレスな流れで救急診療ができます。 なお、当直手当は(前半当直でも後半当直でも)時間外手当として支給されます(時間帯や当直担当時間数により多少は異なりますが、概ね1回あたり約2万円となっています)。
Q11.好生館基幹型研修プログラムを修了した臨床研修医の皆さんの「進路」について教えてください。また、卒業生への連絡や情報提供などは病院として行われているのですか?
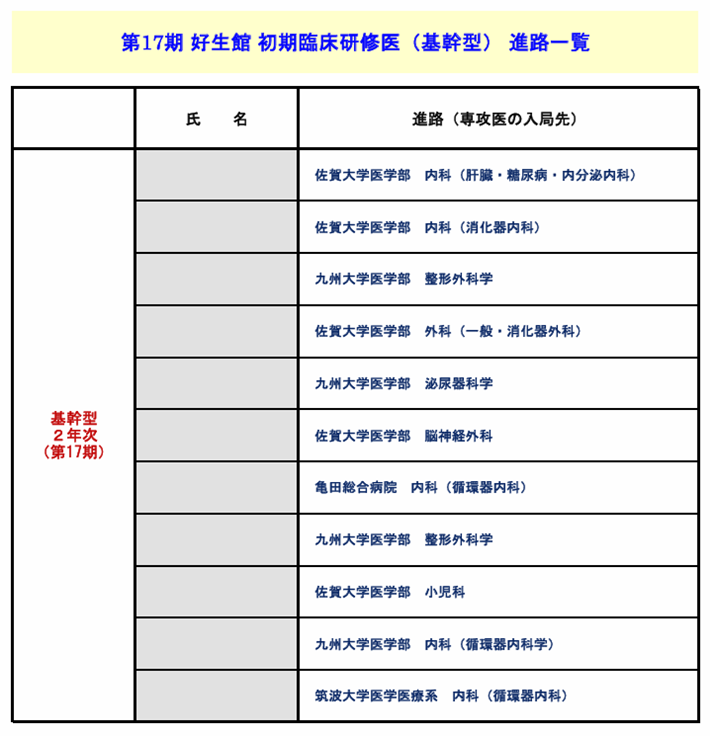
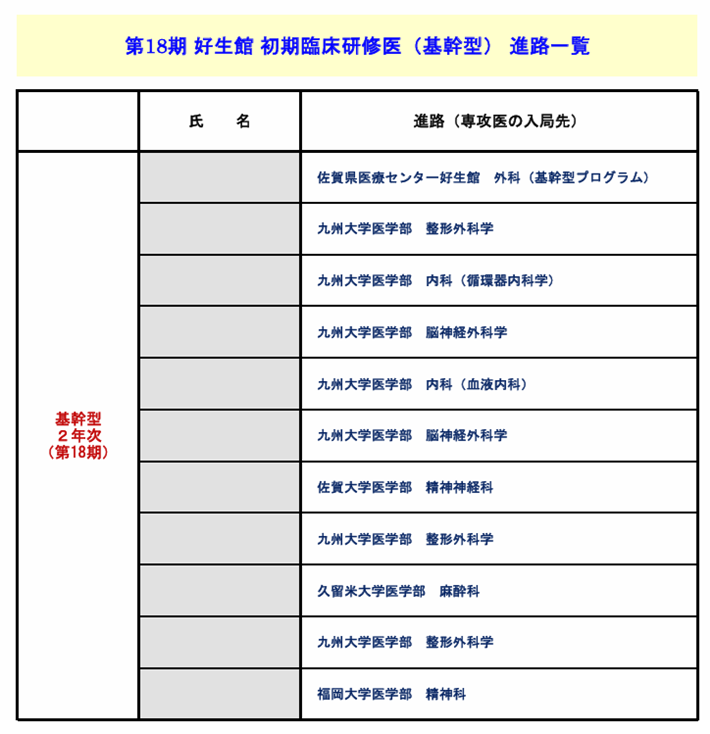
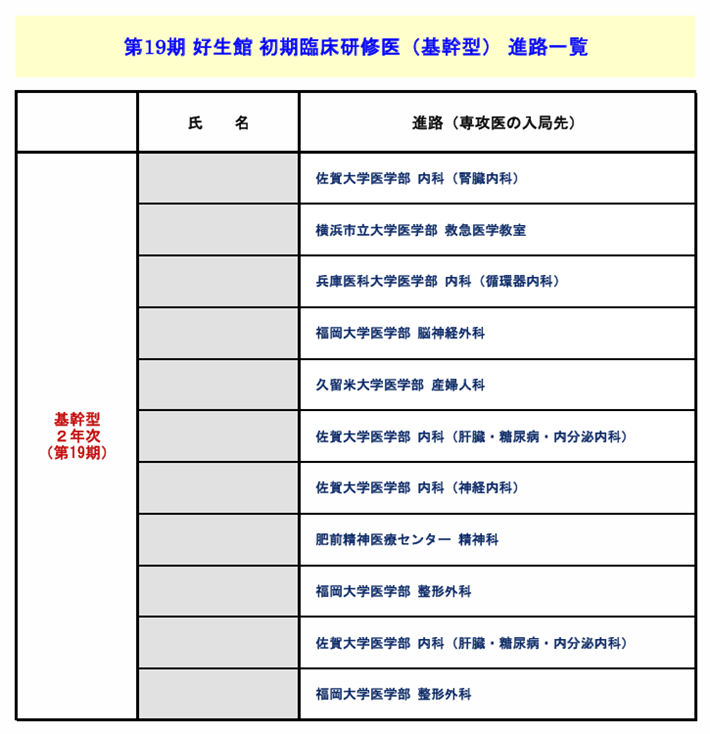
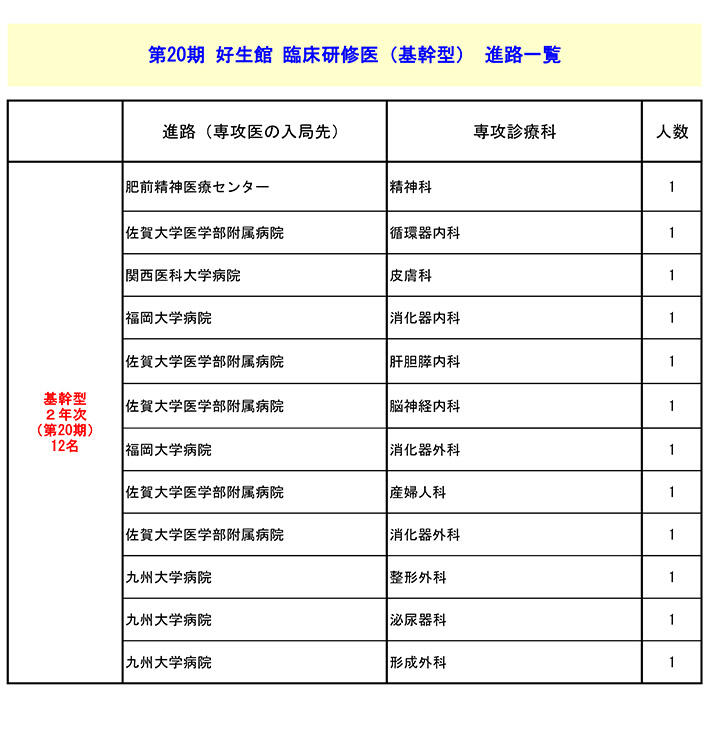
A11. 当館で2年間の臨床研修プログラムを修了した研修医は、大部分の先生が専攻医としての研修生活に入り、各診療科の専門医取得を目指します。過去3年間の基幹型臨床研修医の進路を以下に提示しますので、参考にされてください。第17期卒業生は令和4年3月研修修了、第18期卒業生は令和5年3月研修修了、第19期卒業生は令和6年3月に研修を修了した先生方です。
過去には、小児集中治療を学ぶために東京の国立生育医療研究センターに応募したり、心臓血管外科のロボット手術を数多く手がけている専門病院での研修を選択した先生もいます。
また好生館では、臨床研修修了時に、各研修医には進路(入局先や次の研修先)と連絡先(メールアドレス)を確認して、リスト化するようにしています。令和6年度より、広報課と連携して「病院広報」など好生館の最新情報を卒業生へ向けて定期的に送付する仕組みを構築中です。将来は当館での臨床研修修了医師を対象とした「同窓会組織」を創設することも検討中です。